Възможности за ултразвукова диагностика на абсцес на черния дроб (клинично наблюдение)


Универсален ултразвуков скенер от висок клас, ултра компактен дизайн и иновативни функции.
Абсцесът на черния дроб е ограничено гнойно нагнояване на неговия паренхим с фокус на литично сливане в центъра, в резултат на заразяване с хематогенна, лимфогенна, холангиогенна или контактна инфекция, както и инфекция на интрапаренхимни и субкапсулни хематоми. За първи път абсцес на черния дроб е описан от Хипократ 400 години пр. Н. Е. Той предположи, че тежестта на протичането на заболяването може да зависи от естеството на съдържанието на абсцеса. В началото на деветнадесети век Р. Брайт пръв предполага възможността за образуване на чернодробни абсцеси при амебиаза, а през 1890 г. У. Ослер е първият, който открива амеби в чернодробния абсцес и изпражненията на същия пациент. P. Dieulafoy и H. Fitz считат гнойните заболявания на органите на коремната кухина сред различни причини за образуването на чернодробни абсцеси [1]. През 1926 г. за първи път е описан пилефлебитен абсцес на черния дроб при пациент с дивертикулит. През 1903 г. Л. Роджърс отбелязва връзката между гноен холангит, запушване на жлъчните пътища и чернодробни абсцеси. Преди появата на антибактериални лекарства през 30-те години на миналия век, късно диагностицираният деструктивен апендицит е основната причина за развитието на пилефлебитни чернодробни абсцеси. През 1938 г. A. Ochsner и M. DeBakey, анализирайки протоколите от операции и аутопсичния материал, установяват, че апендицитът е причина за образуването на чернодробни абсцеси в 35% от случаите [1].
Обикновено абсцесът на черния дроб е вторично заболяване, което се развива на фона на вече съществуващи възпалителни промени в черния дроб. Но има абсцеси, които са проява на първичното заболяване (паразитна етиология). Има няколко класификации на чернодробните абсцеси, но няма единна класификация. Най-вместимото според нас е класификацията на чернодробните абсцеси от B.I. Алперович [2].
- Първични чернодробни абсцеси:
- бактериални (кокови, бациларни, смесени);
- паразитни (амеб, аскарида, ехинококи, описторхоза, лямблиоза и др.).
- Вторично нагряване на черния дроб:
- нагнояване на патологични новообразувания на черния дроб (непаразитна чернодробна киста, дезинтегриращ рак, сифилитичен или туберкулозен гранулом);
- посттравматично нагряване на черния дроб (рани или хематоми, нагнояване около чуждо тяло на черния дроб).
- В брой:
- неженен;
- многократни.
Епидемиологията на чернодробните абсцеси не е добре разбрана. В различните страни честотата може да варира значително, варирайки от 2,3 на 100 хиляди души в Северна Америка до 275,4 на 100 хиляди в Тайван [3]. Преди ерата на антибиотичната терапия острият апендицит е бил основната причина за чернодробни абсцеси. Смъртността беше изключително висока и възлизаше на около 80%. С въвеждането на антибиотици и хирургични методи на лечение в клиничната практика този показател значително намалява, като остава на нивото от 10-40%. Успоредно с това се е променила структурата на етиологичните фактори на чернодробните абсцеси. Започват да излизат на преден план заболявания на жлъчните пътища и черния дроб, злокачествени новообразувания и усложнения при инвазивни медицински процедури [4, 5].
Етиологията на чернодробните абсцеси е разнородна. Основните причини са инфекциозни и възпалителни заболявания, злокачествени новообразувания, ятрогенни състояния и тъпи увреждания на черния дроб (виж таблицата). В развитите страни преобладават абсцеси с бактериална етиология, докато в Югоизточна Азия и Африка амебиазата остава най-честата причина [3].
Основните рискови фактори за развитието на чернодробни абсцеси са захарен диабет, чернодробна цироза, имунодефицитни състояния, старост, мъжки пол [4].
Въпреки значителния медицински напредък, ранната и точна диагностика на чернодробните абсцеси остава критична. Трудностите при тълкуването на клиничната картина, резултатите от лабораторните и инструментални методи за изследване могат да причинят късно диагностициране, забавено започване на лечението, развитие на тежки усложнения и, като следствие, неблагоприятен изход от заболяването. Така че, според T. Pang et al., Диагнозата на абсцес на черния дроб може да бъде установена средно седмица след появата на първите му симптоми [6].
Клиничните прояви на чернодробни абсцеси са неспецифични и могат да зависят от техния размер, брой и местоположение. Повечето пациенти се оплакват от болка в десния хипохондриум, висока температура и други симптоми на интоксикация (студени тръпки, миалгия, слабост, изпотяване, тахикардия, гадене, анорексия). Болката често се усилва с дълбоко вдишване, промяна в положението на тялото, тя може да излъчва към дясното рамо, лопатката, раменния пояс. Физикалният преглед може да разкрие хепатомегалия. Понякога присъстват жълтеница и асцит. Клиничната картина на заболяването, водещо до развитие на абсцес, често излиза на преден план [2, 5-8].
Лабораторните показатели не са много специфични и отразяват наличието на активен възпалителен процес. В общия анализ на кръвта се отбелязват левкоцитоза, ускоряване на СУЕ. При биохимично проучване нивото на С-реактивен протеин, билирубин, ALT, AST се повишава [1, 4].
Основните методи за диагностика на чернодробни абсцеси са ултразвук и КТ на коремните органи. Чувствителността на тези методи е 96-100%. В същото време, според A. Lin et al., При лечение при 25% от пациентите резултатите от ултразвук дават несигурни резултати, а при 14% - фалшиво отрицателни резултати [9].
За да се определи етиологията на чернодробните абсцеси, бактериологичното изследване на съдържанието на абсцеса и кръвта е от голямо значение.
В ултразвуковата картина на чернодробния абсцес има редица характеристики, свързани с времето на неговото съществуване. Във фазата на формиране, при наличие на подходящи клинични и лабораторни данни в чернодробния паренхим, е възможно да се идентифицира зона с намалена ехогенност с хетерогенна структура и неясни контури, преминаващи в нормална тъкан. В централната част на тази зона с намалена ехогенност (зона с интензивен оток на паренхима) обикновено се открива анехогенна безструктурна област, която е място на тъканна некроза, макар и без течен компонент. Такава картина може да се наблюдава за кратък период от време (няколко часа). Впоследствие с паралелно нарастване на клиничните прояви се образува течносъдържаща анехогенна кухина с вътрешно ехогенно съдържание, поради наличието на гной и тъканен детрит. В допълнение към ехографските признаци, характерни за структурата на течността (ефектът на укрепване на задната стена, ефектът на страничните сенки, ефектът на дисталното псевдоусилване на ехо сигнала), има някои специални признаци: отделяне на съдържанието на абсцесната кухина с образуване на интерфейс течност-течност с хоризонтално ниво, където по-дебелата част е отдолу; възможната поява на въздушни мехурчета в кухината (в присъствието на газообразуваща флора, например рода Klebsiella) под формата на свръхехогенни структури в горната стена, даващи ефект на отзвук на опашката на кометата; преместване на цялото вътрешно съдържание при промяна на позицията на тялото на пациента; образуването на ясно разграничение на абсцесната кухина от околния чернодробен паренхим под формата на донякъде хетерогенна джанта (пиогенна мембрана) с повишена ехогенност с дебелина 0,5-1,5 cm [10].
В литературата се натъкнахме на описание на ултразвуковата картина на чернодробния абсцес, в зависимост от преобладаването на инфилтративни или деструктивни промени [11]. Авторите са идентифицирали два вида изображения на абсцеси. Абсцесите от тип I се намират по правило в задните сегменти на десния лоб (VI, VII) и представляват области на паренхима с повишена ехогенност с различни размери с неясни контури на хетерогенна структура с наличие на огнища с намалена ехогенност или течни образувания с неправилна форма, съответстващи на области на некроза. Такива абсцеси са резултат от възпалителна инфилтрация на паренхима по време на обостряния на описторхоза холангит. Както показва опитът, като се има предвид преобладаващо инфилтративния характер на лезията, незначителен деструктивен компонент, тези абсцеси, при своевременно откриване и адекватна антибиотична терапия (по-добре при интрапортално приложение), могат да бъдат излекувани без операция.
Абсцесите от тип II са следствие от гноен холангит, представляват неравномерно разширени интрахепатални жлъчни пътища с удебелени и уплътнени стени, с наличие на хетерогенно ехогенно съдържание в лумена (гной, детрит). Тези абсцеси се характеризират с множество локализации, малки размери, връзка с жлъчните пътища, чиито стени са стените на абсцесите. Абсцеси тип II се развиват от холангиектазия с продължителна билиарна хипертония, причинена от запушване на каналите в резултат на склеротични промени, стеноза на големия дуоденален папила, обтурация с описторхиазен детрит.
Ехографската картина на паразитния абсцес при амебиаза може да има някои разлики [10]. Когато амебите попаднат, се развива възпалителна инфилтрация, последвана от образуване на огнища на некроза и лизис на чернодробната тъкан. При ултразвук се наблюдава умерена и след това изразена дифузно-фокална хетерогенност на чернодробния паренхим със смесена и главно намалена ехогенност. След това на този фон се образуват хипоехогенни области с неправилна форма с различни размери с неравномерни размити контури. В бъдеще те образуват една или повече кухини, почти сходни по ултразвукови признаци с бактериалните абсцеси, но с редица разлики: контурите обикновено са неравни с наличието на „джобове“, ехогенната мембрана около абсцесите е неясна, хетерогенна съдържанието се визуализира в абсцесната кухина до наличието на секвестри на чернодробната тъкан и много газове.
Когато абсцесите пробият в коремната кухина, а понякога и в плевралната кухина, в ретроперитонеалното пространство се определят екстрахепатални натрупвания на течност, подобни на съдържанието на абсцеса, може да се види дефект в чернодробната капсула.
Основният метод за лечение на чернодробни абсцеси е техният оперативен или перкутанен дренаж в комбинация с парентерално приложение на антибиотици [12-14]. Терапията от първа линия обикновено е комбинация от цефалоспорин от трето поколение с метронидазол. При малки абсцеси (под 3 cm) може да се използва само системна антибиотична терапия. За амебни абсцеси лекарствата по избор са метронидазол и тинидазол [1, 2, 4].
Ключът към успешното лечение на пациенти с чернодробни абсцеси често е навременната диагностика и лечение на основните състояния.
За да илюстрираме горното резюме, представяме клиничен случай.
Клинично наблюдение
Пациент А., роден през 1971 г., инструктор по лечебна гимнастика. Обжалва се с оплаквания от студени тръпки, треска, слабост, липса на апетит, лек неясен дискомфорт в десния хипохондриум.
Той се разболя седмица преди да отиде в клиниката, когато без видима причина имаше остра „стреляща“ болка в раменния пояс и под лопатката вдясно, утежнена от дишането. Пациентът описа болката като "мускулна". Проведе сесия по медицинска гимнастика. Болката отшумя. На следващия ден имаше болка и пронизваща болка в десния хипохондриум с облъчване под дясната лопатка, утежнена от дишането и движението. Телесната температура се повиши до 37,8 ° C.
На 3-ия ден след появата на първите симптоми пациентът се обърна към местната поликлиника. Ултразвукът на коремните органи разкрива признаци на умерена хепатомегалия, главно на десния лоб на черния дроб, а при общия кръвен тест се отбелязват левкоцитоза до 14,6 х 109/l и ускорение на СУЕ до 59 mm/h.
През следващите 4 дни болки в корема не се появиха, но слабостта, анорексията се увеличиха, а треската и втрисането често се нарушаваха. Субфебрилната треска продължи. Взел парацетамол. Свързах се с нашата клиника.
От историята на живота е известно, че пациентът води здравословен начин на живот, няма лоши навици. Преди три месеца заминах за Япония и преди около три години посетих Индия. По време на пътуванията и след тях не нараних нищо.
По време на лечението, състоянието на умерена тежест. Телесна температура 38.4 ° C. Кожата е бледорозова. Подкожните мазнини са умерено развити. Няма оток. Периферните лимфни възли не са осезаеми. В белите дробове везикуларно дишане, отслабено вдясно в долните отдели, без хрипове. Сърдечните звуци са ритмични, ясни. BP 120/75 mm Hg Пулс 102 удара/мин.
Коремът не е увеличен, участва в акта на дишане, с повърхностна палпация, той е мек, безболезнен. Долният ръб на чернодробната перкусия на ръба на ребрената дъга. При палпация черният дроб е меко-еластичен, безболезнен. Симптомите на Ортнър и Мърфи са отрицателни. Въпреки това, при дълбока палпация в десния хипохондриум, имаше пронизваща болка в десния раменен пояс. Симптом на Frenicus отрицателен от двете страни.
Табуретка веднъж дневно, декорирана, кафява на цвят, без патологични примеси. Безплатно, безболезнено уриниране.
За да се изясни диагнозата, пациентът е подложен на ултразвук на органите на хепатобилиарната зона с ултразвукова ангиография:
Черният дроб е увеличен: предно-задният размер на десния лоб е 14,3 см (N до 12,5 см), вертикалният размер на десния лоб е 19,0 см (N до 15,0 см), предно-задният размер на левия лоб е 9,3 см (N до 7,0 см). Диафрагменият ръб е равен. Структурата на чернодробния паренхим е хетерогенна с присъствието в десния лоб в проекцията на V сегмента на образуването на намалена ехогенност, с малко размити контури, размери до 6.5 х 4.6 х 4.8 см, подчертана хетерогенна структура с наличие на умерено повишена ехогенност в централните части на площадката.структури с размери 5,8 х 4,8 х 4,2 см, аваскуларни (фиг. 1). В периферията на формацията - деформация на съдовия модел (фиг. 2). Ехогенността на черния дроб е нормална. Интра- и екстрахепаталните жлъчни пътища не са разширени, стените им са запечатани. Диаметър на порталната вена 1,2 cm.
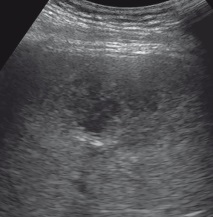
Фигура: един. B-режим. В десния лоб на черния дроб в проекцията на V сегмента се визуализира образуването на намалена ехогенност с размити контури с подчертана хетерогенна структура с наличие на умерено повишена ехогенност на хетерогенна структура в централните части на мястото.
- Ангина пекторис - етиология, патогенеза, клинична картина (симптоми), диагностика и лечение
- Ендометриоза на яйчниците Ултразвукова диагностика в гинекологичната практика
- Съвременни методи за диагностика и лечение, рискови фактори за тубоперитонеално безплодие
- Травматологично отделение No1 - Клиничен медико-хирургичен център
- Факултет по клинична психология