СЪЮЗ НА КОМБУСТИОЛОГИТЕ "СВЕТ БЕЗ ИЗГОРЕНИЯ" Сепсис в комбустиологията - СЪЮЗ НА КОМБУСТИОЛОГИТЕ
Научен и практически център за термични увреждания, Министерство на здравеопазването на Руската федерация
Институт по хирургия. А. В. Вишневски RAMS
Град Москва
Обширното нараняване от изгаряне е придружено от развитието на цял комплекс от промени в тялото на жертвите, които се наричат изгаряне. В патогенезата на изгарянето едно от водещите места принадлежи на инфекцията. В същото време инфекциозният процес, започнал в изгарящата рана, има тенденция да се генерализира и често води до такова сериозно усложнение като сепсис.
Понятието изгарящ сепсис все още не е ясно дефинирано. Няма общоприета класификация на това усложнение, което затруднява обобщаването на множество клинични наблюдения и разработването на единни, съвременни подходи за неговото предотвратяване и лечение. Така че, ако международната терминология се използва за диагностика на сепсис от изгаряне (ACCP/SCCM Consensus Conference Committee, САЩ, 1992 г.), „сепсисът“ може да бъде „открит“ при почти всеки силно изгорен човек, тъй като всички те имат висока температура, тахикардия, задух на фона на тежка инфекция на раната, при кръвен тест се наблюдава левкоцитоза с рязко изместване на формулата наляво, а при редица пациенти - преходна бактериемия.
В същото време сепсисът трябва да се разглежда като най-страшното инфекциозно усложнение на изгарянето, причинено от различни патогени или техните токсини на фона на променена реактивност на тялото на пациента.
Понастоящем има не само увеличаване на честотата на сепсис при термични лезии, но и влошаване на прогнозата, което до голяма степен е следствие от неадекватни и
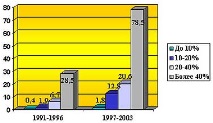
Фигура: 1 Честота на сепсис при изгорени пациенти, в зависимост от зоната на дълбоки изгаряния.
ненавременно лечение на жертвите от първите часове след нараняване (2,3). Данните на нашия институт през последните години напълно потвърждават тази позиция. В същото време се обръща внимание на връзката между честотата на сепсис и тежестта на нараняване (фиг. 1)
Смъртността при сепсис също се е увеличила значително (фиг. 2)
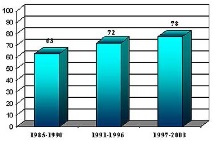
Фиг. 2 Смъртност при пациенти с изгарящ сепсис
Етиологията на сепсиса при изгорени пациенти е разнообразна: всички видове микроорганизми, обитаващи изгаряща рана, могат да причинят нейното развитие. Най-честите причинители на сепсис са щамовете S. aureus и P. aeruginosa, които са изолирани от изгарящи рани при 70 - 80% от пациентите и преобладават в кръвни култури (1, 10). Освен това при изследването на кръвни култури повечето изследователи отбелязват „предимството“ на грам-положителната флора: съотношението на засяването на щамове S. aureus и P. aeruginosa в кръвни култури на пациенти с изгарящ сепсис е 2: 1 (10, 11). По-рядко причинителят на сепсиса е Е. coli. Щамовете на Acinetobacter sp., Citrobacter sp., Enterobacter sp., Бета-хемолитичен стрептокок и неспорогенни анаеробни бактерии могат да бъдат изключително редки причинители на сепсис (11). Когато тези микроорганизми са изолирани от рани и още повече в кръвната култура, прогнозата за резултата от изгарянето обикновено е неблагоприятна. През последните години зачестяват случаите на сепсис, причинен от патогенни гъби, най-вече от рода Candida, по-рядко Actinomycetes, Phycomycetes, Zygomycetes (7). Както показват нашите наблюдения, най-тежкото протичане на сепсиса се наблюдава, когато в кръвната култура се изолира асоциирането на микроорганизми, което често води до "светкавична" форма на сепсис (1).
В някои случаи микроорганизмите са от първостепенно значение за развитието на сепсис, които, разпространявайки се с кръвния поток, водят до развитие на метастатични абсцеси, в други случаи от първостепенно значение са микробните токсини, чието действие води до стартиране на каскада от реакции в тялото на пациента, водещи до увреждане на вътрешните органи (3) ... Освен това продуктите от разграждането на тъканите по време на тяхното унищожаване оказват влияние върху развитието на сепсис.
Патогенезата на изгарящия сепсис се определя от съотношението на три основни фактора: микробиологичен (вид, вирулентност и брой микроорганизми), тежестта на нараняването (площ и дълбочина на изгарянето), състоянието на неспецифичната защитна система и имунната реактивност на организма. В зависимост от ролята и значението на всеки от тези фактори, сепсисът може да се развие през първите няколко часа или дни след нараняване (ранен сепсис) или няколко седмици или месеци след нараняване (късен сепсис). Ранните форми на сепсис са остри, предимно "светкавично бързи", по-късните често имат по-торпиден и практически по-благоприятен ход.
В патогенезата на развитието на сепсис водеща роля играе състоянието на макроорганизма. Само състоянието на защитните и адаптивни сили на пациента, което не винаги е възможно да се конкретизира диагностично, може да обясни развитието на сепсис при пациенти с ограничени изгаряния и, напротив, липсата на септични прояви при пациенти с обширни дълбоки термични увреждания.
Травмата от изгаряне създава всички предпоставки за отслабване на имунобиологичните сили на организма: изгарящ шок, метаболитни нарушения, ендокринна регулация, интоксикация и белтъчно-енергиен дефицит. В същото време важна роля, очевидно, принадлежи на неблагоприятни фактори, влияещи върху имунната реактивност на пациента преди получаване на нараняване от изгаряне: хранителен дефицит и дисбаланс, недостиг на витамини, алкохолизъм, повтарящи се наранявания, хронични заболявания, ендокринопатии и др. Трябва да се вземе предвид и възрастта на пациента. За съжаление не е възможно да се вземе предвид целият комплекс от предразполагащи фактори, да се определи първоначалното състояние на имунобиологичните системи на пациента.
Като патогенетични връзки, водещи до генерализиране на инфекцията, от страна на имунната система и фактори на неспецифична защита на тялото, на първо място, трябва да се има предвид функционалната недостатъчност на фагоцитната връзка на имунитета (8). Както показаха нашите проучвания, намаляването на абсорбционните и храносмилателните функции на фагоцитите в раната, нарушаването на тяхното производство на супероксиданиони води до отказ на местните бариерни механизми и допринася за навлизането на бактериите и техните токсини в кръвния поток. Често самите фагоцити са средство за транспортиране на бактерии, които, намирайки се вътре в тези клетки, придобиват допълнителна защита срещу бактерицидни вещества в кръвта и действието на антибиотиците (1,4). Рискът от развитие на сепсис се увеличава многократно при постоянни нарушения на Т- и В-връзките на клетъчния имунитет и нарушено производство на имуноглобулини, особено клас G (1,5). От голямо значение за естеството на хода на сепсиса и неговия резултат е състоянието на детоксикиращата функция на ретикулоендотелната система. При сепсис органи, богати на ретикулоендотелна тъкан (черен дроб, далак, костен мозък, бъбреци и др.) Участват активно в детоксикацията на тялото и освобождаването му от инфекция. Колкото по-висока е фагоцитната способност на клетките на тези органи, толкова по-малко вирулентност на микробите и по-вероятно благоприятен резултат. Колкото по-ниска е тази способност, толкова по-голяма е вероятността за не само дегенеративно, но и метастатично увреждане на тези органи, водещо до смърт. Токсинемията, като един от водещите компоненти на сепсиса, води до тежки дисфункции, а след това морфологията на паренхимните органи, причинява нарушения в протеиновия, въглехидратния метаболизъм, витаминния, електролитния и киселинно-алкалния баланс, нарушава хемопоетичната система, което води до развитието на анемия. Тези нарушения допълнително намаляват устойчивостта на организма към инфекция, което създава порочен кръг, който води до прогресиране на болестта и често смърт (1).
Ролята на микробния фактор се определя преди всичко от свойствата на патогена. Така че стафилококовият сепсис в по-голямата си част протича с метастази, докато сепсисът, причинен от грам-отрицателни микроорганизми, често води до картина на токсично увреждане на органи и тъкани, в значителен процент от случаите, водещи до развитие на септичен шок. Броят на микроорганизмите, изолирани от рани от изгаряне, трябва да се счита за важен фактор по отношение на възможността за развитие на сепсис (6). Нашите проучвания показват, че в абсолютното мнозинство от случаите с развитието на сепсис броят на микроорганизмите надвишава критичното ниво от 105 CFU на 1 g ранна тъкан (Lg CFU> 5), често Lg CFU надвишава 9-11.
Разпространението на инфекцията от лезията, която в повечето случаи е изгаряща рана, се извършва главно по хематогенен, по-рядко по лимфогенен път. В допълнение към източник на бактерии и токсини, раната от изгаряне е източник на множество нарушения в тялото на жертвите, утежняващи хода на изгаряне и сепсис, което прави важно да се затвори възможно най-рано. Въпреки това, дори пълното възстановяване на целостта на кожата не винаги води до видим ефект върху хода на сепсиса, който в някои случаи е свързан с вече развити метастатични огнища или с верига от системни патологични реакции, които се развиват в отговор към действието на микробните токсини.
По този начин патогенезата на изгарящия сепсис е изключително сложна и зависи от множество фактори и техните комбинации (фиг. 3). Само въз основа на постоянно динамично наблюдение, оценката на промените в тялото на изгорялото лице дава възможност да се предскаже и диагностицира сепсис, да се изгради ефективна схема за комплексното патогенетично лечение на това усложнение.
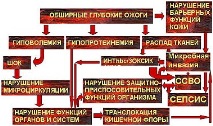
Фиг. 3 Патогенеза на сепсис при изгаряне
Клиничната картина на сепсиса няма патогномонични симптоми и до голяма степен се определя от неговата клинична форма. Най-големите трудности причинява диагнозата „ранен“ сепсис. "Ранен" сепсис се появява по-често при изгорени пациенти с обширни дълбоки изгаряния, надвишаващи 40% от телесната повърхност, винаги се развива в присъствието на влажна изгаряща струпея, която не може да бъде мумифицирана дори с използването на бактериални методи на лечение. Сепсисът започва остро, по-често 4-6 дни след нараняването, със значително повишаване на температурата (до 40 и повече), което не намалява под въздействието на терапевтични средства. Общото състояние на пациентите е много сериозно, на фона на клиниката на ранна пневмония, явленията на сърдечно-съдова и белодробна недостатъчност, диурезни нарушения от типа на олиго- или анурия (бъбречна недостатъчност), динамична чревна обструкция и нарушения на съзнанието (интоксикация делириум) бързо се присъединят. "Ранният" сепсис има особено лоша прогноза, висока смъртност.
С развитието на „късен” сепсис клинично на преден план излизат симптомите на инфекциозно-токсично увреждане на вътрешните органи: бактериален ендокардит, миокардит, пневмония, нефрит, инфекциозно-токсичен хепатит. Тежестта на сърдечните нарушения, степента на дисфункция на черния дроб, бъбреците и други органи са пряко зависими от активността на инфекциозния процес. Степента на проява на различни симптоми, включени в симптомокомплекса, характерни за сепсиса, е различна, но като цяло симптомите за различните форми на сепсис са еднакви.
Цялостен преглед и лечение на 327 пациенти с изгаряния от 25 до 85% от телесната повърхност с площ на дълбоки изгаряния от 9 до 75% от телесната повърхност, от които 211 са диагностицирани със сепсис, дава възможност да се определи най-характерните и надеждни клинични и лабораторни критерии за това усложнение.
- Внезапно влошаване на общото състояние на пациента, несъответстващо на етапа на развитие на заболяването и естеството на хода на раневия процес.
- Висока температура с постоянна или по-често забързана природа с огромни студени тръпки.
- Несъответствие между сърдечната честота и телесната температура.
- Прогресивно влошаване на общото състояние, въпреки активното лечение, нарушения на сърдечно-съдовата дейност, бъбречната и чернодробната функция.
- Рязко влошаване на състоянието на изгарящата рана с появата на атрофични гранулации, огнища на вторична некроза.
- Прогресивна анемизация с нива на хемоглобин, ненадвишаващи 90 единици.
- Лимфопения с намаляване на броя на лимфоцитите под 10 в 1 ml кръв, неутрофилия с изместване на левкоцитната формула наляво.
- Увеличение на ESR повече от 60 mm/час
- Високо замърсяване на рани от изгаряне, надвишаващо критичната стойност.
- Изолиране на микроби по време на биопсия в асоциация от 4-5 или повече микроорганизми.
- Устойчива бактериемия, определяне на асоциации на микроорганизми в кръвната култура.
- Признаци на имуносупресия, проявяващи се в намаляване на функционалните резерви на неутрофилните левкоцити (намаляване на фагоцитния брой и фагоцитния индекс, намаляване на производството на супероксиданион, инхибиране или хиперстимулация на спонтанна луминол-зависима хемилуминесценция с едновременно намаляване на хемилуминесцентния индекс, прогресивно намаляване на броя на Т-лимфоцитите), прогресивно намаляване на броя на Т-лимфоцитите имуноглобулин G, прогресивно увеличаване на нивото на макромолекулни циркулиращи имунни комплекси с паралелно намаляване на нивото на церулоплазмин, намаляване на нивото на серумен лизозим.
Трябва да се отбележи, че нивото на антиген-специфични макромолекулни циркулиращи имунни комплекси (CIC) при пациенти с последващ сепсис е било високо още в ранните етапи след травма. По този начин при пациенти със сепсис нивото на CEC на 20-ия ден след нараняване е 17,6 _ +. 1,3 g/l, а при пациенти от контролната група - 12,2 _ +. 0,8 g/l (p>
- Изгаряне на сепсис
- Комбиниране на текстови данни и условия за печат за избор на записи в отчет
- Консолидиращи офиси в 3CX (Част 1
- Жител на региона Оренбург не стигна до болницата получи обезщетение за раждане на пътя
- Многофункционален център за предоставяне на държавни и общински услуги