Синдром на сънна апнея (сънна апнея, синдром на сънна апнея, синдром на обструктивна сънна апнея)
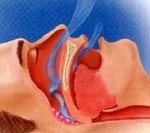
Синдром на сънна апнея - Това е нарушение на съня, придружено от епизоди на спиране на назалното дишане с продължителност поне 10 секунди. При синдром на сънна апнея могат да бъдат записани от 5 до 60 или повече краткосрочни дихателни спирания. Отбелязват се също хъркане, неспокоен нощен сън, сънливост през деня, намалена работоспособност. Наличието на синдром на сънна апнея се открива по време на полисомнография, а причините - при оториноларингологично изследване. За лечение на синдром на сънна апнея се използват нелекарствени (специални орални устройства, кислородна терапия), лекарствени и хирургични методи за отстраняване на причината за разстройството.
Главна информация
Синдромът на сънлива (нощна) апнея е нарушение на дихателната функция, характеризиращо се с периодични прекъсвания на дишането по време на сън. В допълнение към нощното спиране на дишането, синдромът на сънна апнея се характеризира с постоянно силно хъркане и тежка дневна сънливост. Спирането на дишането по време на сън е потенциално животозастрашаващо състояние с хемодинамични нарушения и нестабилна сърдечна дейност.
Респираторните паузи с продължителност 10 секунди при синдром на сънна апнея причиняват хипоксия (липса на кислород) и хипоксемия (повишен въглероден диоксид), стимулирайки мозъка, което води до чести събуждания и възобновяване на дишането. След отново заспиване има кратко спиране на дишането и събуждане. Броят на епизодите на апнея зависи от тежестта на разстройството и може да се повтори от 5 до 100 пъти на час, като се добави към общата продължителност на дихателните паузи до 3-4 часа на нощ. Развитието на синдрома на сънна апнея нарушава нормалната физиология на съня, което го прави периодичен, повърхностен, неудобен.
Според статистиката 4% от мъжете и 2% от жените на средна възраст страдат от синдром на сънна апнея, с възрастта вероятността от сънна апнея се увеличава. Жените най-често развиват апнея по време на менопаузата. Подобна дихателна дисфункция на апнеята е хипнеята - намаляване на обема на дихателния поток с 30% или повече в сравнение с обичайното за 10 секунди, което води до намаляване на кислородната перфузия с повече от 4%. При здрави индивиди настъпва физиологична апнея - кратки, периодични паузи в дишането по време на сън с продължителност не повече от 10 секунди и с честота не повече от 5 на час, които се считат за нормален вариант и не застрашават здравето. Решаването на проблема изисква интегриране на усилия и знания в областта на оториноларингологията, пулмологията, сомнологията.
Нарушенията в регулацията на дихателната функция от централната нервна система при синдром на централната сънна апнея могат да бъдат причинени от наранявания, компресия на мозъчния ствол и задната черепна ямка, мозъчни лезии при синдром на Алцхайм-Пик и посттенфалитичен паркинсонизъм. При деца има първична недостатъчност на дихателния център, която причинява синдром на алвеоларна хиповентилация, при който има цианотичност на кожата, епизоди на сънна апнея при липса на белодробна или сърдечна патология.
Синдромът на обструктивната сънна апнея е по-чест при хора, страдащи от затлъстяване, ендокринни разстройства и чест стрес. Анатомичните особености на горните дихателни пътища предразполагат към развитието на синдром на обструктивна сънна апнея: къса дебела шия, тесни носни проходи, разширено меко небце, сливици или увула. В развитието на синдрома на сънна апнея играе роля наследствен фактор.
Развитието на синдром на обструктивна сънна апнея възниква в резултат на фарингеален колапс, който се случва по време на дълбок сън. Колапсът на дихателните пътища на нивото на фарингеалната област по време на всеки епизод на апнея причинява състояния на хипоксия и хиперкапния, като сигнализира за пробуждане на мозъка. По време на събуждането се възстановява функцията на дихателните пътища и вентилацията на белите дробове. Нарушения на проходимостта на горните дихателни пътища могат да се развият зад мекото небце или корена на езика, между задната стена на фаринкса и хоаните - вътрешните носни отвори, на нивото на епиглотиса.
Класификация
Според патогенетичния механизъм на развитие на синдрома на сънна апнея се разграничават неговите централни, обструктивни и смесени форми. Синдромът на централната сънна апнея се развива в резултат на нарушение на централните механизми на регулиране на дишането поради органично увреждане на мозъка или първична недостатъчност на дихателния център. Сънната апнея с централната форма на синдрома се дължи на спирането на подаването на нервни импулси към дихателните мускули. Същият механизъм на развитие лежи в основата на периодичното дишане на Чейн-Стокс, което се характеризира с редуване на повърхностни и редки дихателни движения с чести и дълбоки, след което се превръща в апнея.
- Синдром на хиповентилация - характеризира се с трайно намаляване на белодробната вентилация и перфузия на кислород в кръвта.
- Патологичен синдром на хъркане
- Синдром на затлъстяване-хиповентилация - нарушения на обмяната на газ, които се развиват на фона на прекомерно наддаване на тегло и са придружени от постоянно намаляване на перфузията на кислород в кръвта с дневна и нощна хипоксемия.
- Асоцииран синдром на обструкция на дихателните пътища - комбинация от нарушения на проходимостта на горните (на нивото на фаринкса) и долните (на нивото на бронхите) дихателни пътища, водещи до развитие на хипоксемия.
Синдромът на смесената сънна апнея включва комбинация от механизми на централната и обструктивната форми. Тежестта на синдрома на сънна апнея се определя от броя на епизодите на апнея:
- до 5 епизода на апнея на час (или до 15 апнея-хипопнея) - няма синдром на сънна апнея;
- от 5 до 15 апнея на час (или от 15 до 30 апнея-хипопнея) - синдром на лека сънна апнея;
- от 15 до 30 апнея на час (или от 30 до 60 апнея-хипопнея) - синдром на умерена сънна апнея;
- повече от 30 апнея на час (или повече от 60 апнея-хипнея) - силен синдром на сънна апнея.
Често пациентите със синдром на сънна апнея не знаят за своето заболяване и научават за това от тези, които спят наблизо. Основните прояви на синдрома на сънна апнея са хъркане, неспокоен и периодичен сън с чести събуждания, епизоди на спиране на дишането по време на сън (според показанията на хората около пациента), прекомерна двигателна активност по време на сън.
В резултат на неадекватен сън пациентите развиват неврофизиологични нарушения, проявяващи се с главоболие сутрин, слабост, прекомерна сънливост през деня, намалена работоспособност, раздразнителност, умора през деня, намалена памет и концентрация.
С течение на времето пациентите, страдащи от синдром на сънна апнея, увеличават телесното тегло и развиват сексуална дисфункция. Синдромът на сънната апнея влияе негативно на сърдечната функция, допринасяйки за развитието на аритмии, сърдечна недостатъчност, пристъпи на ангина. Половината от пациентите със синдром на сънна апнея имат съпътстваща патология (артериална хипертония, коронарна артериална болест, бронхиална астма, хронична обструктивна белодробна болест и др.), Което значително утежнява хода на синдрома. Сънната апнея е често срещана при синдром на Pickwick, разстройство, което съчетава дясна сърдечна недостатъчност, затлъстяване и сънливост през деня.
При деца синдромът на сънна апнея може да бъде показан чрез дишане през устата през деня, през нощта и през деня, инконтиненция на урината, прекомерно изпотяване по време на сън, сънливост и мудност, нарушения в поведението, сън в необичайни пози, хъркане.
Усложнения
Нарушенията на съня, свързани със синдрома на сънна апнея, могат сериозно да повлияят на качеството на живот. Намалената концентрация през деня увеличава риска от наранявания и злополуки на работното място, у дома и в ежедневните дейности.
Увеличаването на честотата на епизодите на апнея пряко влияе върху повишаването на сутрешното кръвно налягане. По време на дихателни паузи може да се развие анормален сърдечен ритъм. Все по-често синдромът на сънна апнея се нарича причина за инсулт при млади мъже, исхемия и миокарден инфаркт при пациенти с атеросклероза. Синдромът на сънната апнея влошава хода и прогнозата на хроничната белодробна патология: ХОББ, бронхиална астма, хроничен обструктивен бронхит и др.
Диагностика
При разпознаването на синдрома на сънна апнея е важен контактът с роднините на пациента и тяхното участие в установяването на факта на спиране на дишането по време на сън. За диагностициране на синдрома на сънна апнея в амбулаторната практика се използва методът на В. И. Ровински: един от роднините, докато пациентът спи, записва продължителността на дихателните паузи с помощта на часовник с втора ръка.
При преглед пациентите обикновено имат индекс на телесна маса (ИТМ)> 35, което съответства на степента на затлъстяване, обиколката на шията> 40 cm при жените и 43 cm при мъжете, а стойностите на кръвното налягане надвишават 140/90 mm Hg. ул.
Пациенти със синдром на сънна апнея се консултират с отоларинголог, по време на който често се открива патологията на УНГ-органи: ринит, синузит, изкривяване на носната преграда, хроничен тонзилит, полипоза и др.
Надеждна картина за наличието на синдром на сънна апнея може да бъде установена чрез провеждане на полисомнографско проучване. Полисомнографията съчетава дългосрочно (над 8 часа) едновременно записване на електрически потенциали (ЕЕГ на мозъка, ЕКГ, електромиограма, електроокулограма) и дихателна активност (въздушни потоци през устата и носа, дихателни усилия на мускулите на коремната и гръдната кухина, насищане (SaO 2) кислород в кръвта, явлението хъркане, поза на тялото по време на сън). Когато се анализира записът на полисомнография, се определят броят и продължителността на епизодите на сънна апнея и тежестта на промените, настъпващи по време на това.
Вариант на полисомнографията е полиграфско изследване - нощно записване на електрическите потенциали на тялото, което включва от 2 до 8 позиции: ЕКГ, назален дихателен поток, гръдни и коремни усилия, оксигенация на артериална кръв, мускулна активност на долните крайници, звук явление на хъркане, положение на тялото по време на сън.
Лечение на синдром на сънна апнея
Програмата за лечение може да включва използването на немедикаментозни, медицински и хирургични методи за въздействие върху причината за заболяването. Общите препоръки за леки нощни нарушения на дишането включват спане с повдигнат глава на леглото (20 см по-високо от обикновено), избягване на сън в легнало положение, вкарване на ксилометазолин (галазолин) през носа през нощта за подобряване на носното дишане, гаргара с разтвор на етерично масло, лечение на патология на УНГ органи (хроничен ринит, синузит), ендокринопатии, изключване на хапчета за сън и алкохол, загуба на тегло.
По време на сън е възможно да се използват различни устни устройства (удължители на долната челюст, държачи на езика), които спомагат за поддържането на лумена на дихателните пътища, кислородна терапия.
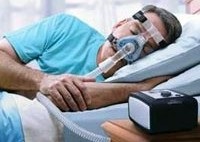
Използването на CPAP-терапия (CPAP-вентилация), която поддържа постоянно положително налягане в дихателните пътища, позволява да се нормализира нощното дишане и да се подобри дневното благосъстояние на пациентите със синдром на сънна апнея. Понастоящем този метод се счита за най-обещаващия и ефективен. Прилагането на теофилин не винаги дава желания ефект при пациенти с обструктивна сънна апнея. При централната форма на синдрома на сънна апнея е възможен положителен ефект от приема на ацетазоламид.
Хирургичните интервенции при синдром на сънна апнея се считат за спомагателни в случаите на съществуващи аномалии и дефекти в структурата на горните дихателни пътища или техните хронични заболявания. В някои случаи аденоидектомията, корекцията на носната преграда и тонзилектомията могат напълно да премахнат причините за синдрома на сънна апнея. При изключително тежки нарушения се извършват операции на увулопалатофарингопластика и трахеостомия.
Прогноза и превенция
Сънната апнея далеч не е безобидно разстройство. Увеличението на клиничните симптоми се случва с течение на времето и може да причини тежка инвалидност или смърт при 40% от пациентите през първите 5 години от развитието на заболяването, при 50% - през следващите 5 години и при 94% от пациентите с 15 години заболяване.
Смъртността при пациенти със синдром на сънна апнея е 4,5 пъти по-висока от тази в общата популация. Използването на CPAP терапия намалява смъртността с 48% и увеличава продължителността на живота с 15 години. Този метод обаче няма ефект върху патогенезата на синдрома на сънна апнея.
Предотвратяването на възможни усложнения при сънна апнея диктува необходимостта от специалисти в пулмолози, отоларинголози, кардиолози и невролози да участват в лечението на синдрома. В случай на синдром на сънна апнея можем да говорим само за извършване на неспецифична профилактика, включително нормализиране на теглото, отказване от тютюнопушенето, прием на сънотворни, алкохол, лечение на заболявания на носоглътката.
- Причини за сензорна алалия, симптоми, диагноза - Сибирски медицински портал
- Симптоми, причини, лечение на лумбаго, разлики от лумбодиния
- Синусова аритмия при дете причини, симптоми, лечение
- Симптоми на ревматизъм, диагностика, лечение - Търсене на лекари и клиники в Москва
- Причини, симптоми и лечение на аднексит