Лекарства за лечение на обструктивна белодробна болест
Лекарства за лечение на обструктивна белодробна болест
Групата на обструктивните белодробни заболявания включва бронхиална астма (атопична, инфекциозно-алергична, аспирин) и хронична обструктивна белодробна болест (ХОББ).
Водещият синдром при тези заболявания е синдром на бронхиална обструкция: обратим при бронхиална астма и частично обратим или необратим при ХОББ.
• възпаление и подуване на лигавицата
• хиперплазия на бокаловите клетки
• удебеляване на базалната мембрана
- разрушаване на еластичната колагенова основа на белите дробове (експираторен колапс на бронхиолите)
- ремоделиране на бронхиалното дърво
• действителното ремоделиране на бронхите
Поради сходството на механизмите за развитие, симптомите и резултатите от бронхиалната астма и ХОББ, много групи лекарства се използват при лечението на двете заболявания.
Лечение на бронхиална астма
Съвременните препоръки за лечение на бронхиална астма (БА) се основават на два принципа: 1) концепцията за заболяването; 2) поетапен подход към основната и симптоматичната терапия.
БА е хронично възпалително заболяване на дихателните пътища, което се характеризира с обратима (спонтанна или под въздействието на бронходилататори) обструкция и явлението на бронхиална хиперреактивност. Възпалителният процес протича с участието на базофили, мастоцити на еозинофили, неутрофили, лимфоцити и макрофаги. Придружен е от дисфункция на ресничестия епител, хиперплазия и хипертрофия на лигавичните жлези и бокаловите клетки, унищожаване на епителните клетки, десквамацията им до базалната мембрана, дезорганизация на основното вещество, което води до преход към необратима обструкция бронхи и образуването на емфизем.
Целите на успешната АД терапия са:
• постигане и поддържане на контрол на симптомите;
• поддържане на параметрите на FVD възможно най-близо до нормалното ниво;
• няма ограничение на физическата активност;
• отсъствие на странични ефекти и нежелани събития от лекарства;
• предотвратяване образуването на необратима бронхиална обструкция;
• предотвратяване на смъртността от AD.
Съвременните лекарства за лечение на астма се използват за:
1. За да се предотврати освобождаването на възпалителни медиатори, намалете интензивността на възпалението и подуването на бронхите (глюкокортикоиди, стабилизатори на мембраните на мастоцитите, левкотриенови антагонисти) - основна противовъзпалителна терапия. Изборът на адекватна основна терапия ще доведе до минимизиране или пълно изчезване на симптомите на заболяването.
2. Намаляване на тонуса на бронхите (адреномиметици, антихолинергици, производни на ксантин) - симптоматична бронходилататорна терапия.
Въпреки факта, че AD е неизлечима болест, при повечето пациенти с подходящо лечение може и трябва да се постигне контрол на болестта.
Основна терапия на бронхиална астма
Използват се три основни групи лекарства, които намаляват синтеза на възпалителни медиатори и ефекта им върху прицелните клетки.
2. Стабилизатори на мембраните на мастоцитите.
3. Антагонисти на левкотриеновите рецептори.
В момента се препоръчва за употреба, но се използва много по-рядко, още 2 групи лекарства:
4. Инхибитори на липоксигеназа.
5. Анти-IgE лекарства.
Нека разгледаме точките на приложение на основните основни лекарства на примера на патогенезата на атопичната бронхиална астма.
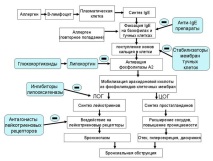
Глюкокортикостероиди
Глюкокортикостероидите (GCS) са сред най-ефективните лекарства против астма. Механизмът им на действие е сложен. При лечението на бронхиална астма на преден план са следните ефекти:
- противовъзпалителен ефект - намаляване освобождаването на възпалителни медиатори (простагландини, левкотриени), стабилизиране на клетъчните мембрани
- имуносупресивен ефект поради запушване на транскрипцията на цитокинови гени, намаляване на броя на имунокомпетентните клетки
- повишена чувствителност на b2-адренергичните рецептори към агонисти (пермисивно действие).
Механизмът на противовъзпалителното действие на GCS
Глюкокортикостероидите проникват в клетъчната мембрана, поради липофилността си, чрез проста дифузия. В цитоплазмата те се свързват с носител протеин, който пренася глюкокортикостероида през ядрените пори в клетъчното ядро. Глюкокортикостероидите се свързват с ДНК и активират синтеза на липокортинов протеин върху рибозомите. Липокортинът блокира ензима фосфолипаза А2, което води до намаляване на скоростта на разцепване на фосфолипидите на клетъчните мембрани (стабилизиране на клетъчните мембрани) и намаляване на мобилизацията на арахидонова киселина. В резултат на това образуването на медиатори - арахидонови производни (простагландини и левкотриени) - намалява. Това води до намаляване на отока, хиперсекреция и предотвратява бронхоспазъм (виж диаграмата).
В допълнение, GCS инхибират функцията на левкоцитите и тъканните макрофаги, намаляват производството на цитокини, предотвратявайки миграцията и активирането на възпалителни клетки и намаляват броя на еозинофилите чрез инхибиране на интерлевкин-5. Намалете броя на циркулиращите лимфоцити (Т и В клетки), инхибира образуването на антитела. GCS имат разрешителен ефект, т.е. подобряват функцията на β2-адренергичните рецептори на гладката мускулатура на бронхите.
Дози инхалаторни кортикостероиди
За повечето пациенти, за да се постигне контрол на BA, е достатъчно да се използват ниски или средни дози ICS. Тъй като кривата доза-отговор е достатъчно плоска за такива показатели като симптоми на заболяването, параметри на дихателната функция, хиперреактивност на дихателните пътища, преминаването към високи и свръхвисоки дози не подобрява значително контрола на BA, но увеличава риска от странични ефекти. Съществува обаче ясна връзка между дозата на ICS и предотвратяването на тежки обостряния на астмата. Следователно при редица пациенти с тежка астма е за предпочитане дългосрочното приложение на високи дози ICS, което прави възможно намаляването или отмяната на дозата на перорални глюкокортикостероиди (или избягването на тяхната продължителна употреба). В същото време профилът на безопасност на високите дози ICS е очевидно по-благоприятен от този на пероралните глюкокортикостероиди.
Инхибитори на липоксигеназа
Понастоящем инхибиторът на 5-липоксигеназата е одобрен за употреба zileuton. Поради блокадата на липоксигеназата нивото на левкотриен Е4 и В4 намалява. Подобно на блокерите на левкотриеновите рецептори, липоксигеназните инхибитори са антилевкотриенови лекарства и са в състояние да предотвратят ефектите на левкотриените, като бронхиален спазъм, повишена бронхиална съдова пропускливост и др. краткосрочна и дългосрочна употреба ... В този случай бронходилататорният ефект на лекарството се появява в рамките на 1-2 часа след еднократна инжекция. Лекарството се използва рядко, според някои изследователи причинява много странични ефекти.
Лекарството е одобрено за употреба при възрастни и деца на възраст най-малко 12 години.
Режим на предписване - 400 или 600 mg zileuton 4 пъти на ден.
Комбинирани лекарства
Основното предимство на комбинираните лекарства е намаляването на броя на инхалациите през деня, което увеличава придържането на пациентите към лечението. В момента се произвеждат лекарства, които включват основно лекарство за лечение на астма и бронходилататор, както и лекарства, които включват два бронходилататора от различни групи. В допълнение, салбутамолът е включен в комбинацията от лекарства за кашлица, например отхрачващо средство аскорил.
Основно лекарство + бронходилататор.
Симбикорт Турбухалер - комбинация от ICS и удължен β2-адренергичен агонист. GCS има противовъзпалителен ефект върху дихателните пътища, намалява тежестта на отока на бронхиалната лигавица, образуването на слуз, образуването на храчки и хиперреактивността на дихателните пътища. Формотерол е селективен агонист на β2-адренергичните рецептори. Отпуска гладката мускулатура на бронхите при пациенти с обратима обструкция на дихателните пътища.
Лекарството се използва за поддържаща терапия при пациенти с умерена до тежка БА (стадии 3-4, вижте по-долу). Присвоявайте 1-2 инхалации 2 пъти на ден.
Форма на освобождаване: дозиран прах за инхалация 60 или 120 дози (будезонид 80 mcg + формотерол 4,5 mcg в 1 доза или будезонид 160 mcg + формотерол 4,5 mcg в 1 доза).
Серетиде също комбинация от ICS и дългодействащ β2-адренергичен агонист. Ефектите и показанията за употреба са същите като при симбикорт. Предписвайте 1 инхалация 2 пъти на ден, дозата се избира индивидуално.
Форма на освобождаване: дозиран аерозол за инхалация 120 дози (флутиказон дипропионат + салметерол 50/25 mcg, 125/25 mcg, 250/25 mcg в 1 доза;) Seretide Multidisk - прах за инхалация 28 или 60 дози (флутиказон дипропионат + салметерол според 100/50 μg, 250/50 μg, 500/50 μg в 1 доза;)
Berodual, berodual N - комбинация от β2-адренергичен агонист с кратко действие (фенотерол) и М-антихолинергик (ипратропиев бромид). При комбинираната употреба на фенотерол хидробромид и ипратропиев бромид, бронходилататорният ефект се постига чрез различни механизми. В резултат на това той се засилва и се осигурява широк спектър от терапевтично действие при бронхопулмонални заболявания, придружени от свиване на дихателните пътища. Бронходилататорният ефект настъпва бързо (след 3-7 минути) и продължава достатъчно дълго (до 8 часа).
Форма на освобождаване: Berodual N - дозиран аерозолен инхалатор 10 ml - 200 дози (фенотерол 50 mcg + ипратропиев бромид 20 mcg в 1 доза), berodual - разтвор за инхалация 20 ml (фенотерол 500 mcg + ипратропиев бромид 250 mcg в 1 ml).
Лекарства за лечение на обструктивна белодробна болест
Групата на обструктивните белодробни заболявания включва бронхиална астма (атопична, инфекциозно-алергична, аспирин) и хронична обструктивна белодробна болест (ХОББ).
Водещият синдром при тези заболявания е синдром на бронхиална обструкция: обратим при бронхиална астма и частично обратим или необратим при ХОББ.
• възпаление и подуване на лигавицата
• хиперплазия на бокаловите клетки
• удебеляване на базалната мембрана
- разрушаване на еластичната колагенова основа на белите дробове (експираторен колапс на бронхиолите)
- ремоделиране на бронхиалното дърво
• действителното ремоделиране на бронхите
Поради сходството на механизмите за развитие, симптомите и резултатите от бронхиалната астма и ХОББ, много групи лекарства се използват при лечението на двете заболявания.
Лечение на бронхиална астма
Съвременните препоръки за лечение на бронхиална астма (БА) се основават на два принципа: 1) концепцията за заболяването; 2) поетапен подход към основната и симптоматичната терапия.
БА е хронично възпалително заболяване на дихателните пътища, което се характеризира с обратима (спонтанна или под въздействието на бронходилататори) обструкция и явлението на бронхиална хиперреактивност. Възпалителният процес протича с участието на базофили, мастоцити на еозинофили, неутрофили, лимфоцити и макрофаги. Придружен е от дисфункция на ресничестия епител, хиперплазия и хипертрофия на лигавичните жлези и бокаловите клетки, унищожаване на епителните клетки, десквамацията им до базалната мембрана, дезорганизация на основното вещество, което води до преход към необратима обструкция бронхи и образуването на емфизем.
Целите на успешната АД терапия са:
• постигане и поддържане на контрол на симптомите;
• поддържане на параметрите на FVD възможно най-близо до нормалното ниво;
• няма ограничение на физическата активност;
• отсъствие на странични ефекти и нежелани събития от лекарства;
• предотвратяване образуването на необратима бронхиална обструкция;
• предотвратяване на смъртността от AD.
Съвременните лекарства за лечение на астма се използват за:
1. За да се предотврати освобождаването на възпалителни медиатори, намалете интензивността на възпалението и подуването на бронхите (глюкокортикоиди, стабилизатори на мембраните на мастоцитите, левкотриенови антагонисти) - основна противовъзпалителна терапия. Изборът на адекватна основна терапия ще доведе до минимизиране или пълно изчезване на симптомите на заболяването.
2. Намаляване на тонуса на бронхите (адреномиметици, антихолинергици, производни на ксантин) - симптоматична бронходилататорна терапия.
Въпреки факта, че AD е неизлечима болест, при повечето пациенти с подходящо лечение може и трябва да се постигне контрол на болестта.
- Препарати за лечение на гастрит - Медицински портал "
- Препарати и такси за прочистване на белите дробове
- Лекарства за лечение на анемия
- Сегментарен масаж при лечение на белодробен емфизем
- Препарати за прочистване и възстановяване на черния дроб