ХОББ - Имунология и алергология - Медицинска енциклопедия
ХОББ (хронична обструктивна белодробна болест) е екологично медиирано възпалително заболяване, което протича в хронична форма и при което има увреждане на дисталните дихателни пътища, белодробен паренхим и развитие на емфизем. Фиксирана е частично обратима бронхиална обструкция. Болестта е склонна към прогресия, докато явленията на хронична дихателна недостатъчност и системни ефекти се увеличават.
- Епидемиология
- Причини
- Патогенеза
- Симптоми и диагностика
- Лечение
- Клиничен преглед
- Прогноза на ХОББ
Епидемиология
ХОББ се счита за широко разпространено заболяване. Според статистиката в Русия се регистрират 1 милион пациенти с ХОББ. Но някои епидемиологични проучвания наричат по-страшна цифра - 11 милиона пациенти. Най-често мъжете са болни. Рисковата група включва лица над 40-годишна възраст. Като цяло днес в света има около 600 милиона души с диагноза ХОББ. Сред незаразните болести ХОББ е второто най-често срещано заболяване в света. Резултатът често е фатален и смъртността в страните от ОНД нараства всяка година.
ХОББ се развива при активно и пасивно пушене. Тютюневият дим уврежда белодробната тъкан и може да причини възпалителни промени. В 10% от случаите ХОББ се причинява от други фактори: въздействието върху тялото на промишлени замърсители и професионални рискове, замърсяване на вътрешния или атмосферния въздух, използването на биоорганични горива има особено отрицателен ефект.
По-податливи на хронична обструктивна белодробна болест на лицето, която често и сериозно боледува в ранна детска възраст (по-специално респираторни заболявания). Що се отнася до генетичните фактори, липсата на алфа-антитрипсин и а2-макроглобулин оказва негативно влияние върху организма.
В началото важна роля играе нарушение на мукоцилиарния клирънс, поради което слузът застоява в лумена на бронхите, микроорганизмите се колонизират там. Възпалителният процес става хроничен, инфилтрацията на бронхите и алвеолите се развива от макрофаги, неутрофили, лимфоцити.
Възпалителните клетки освобождават възпалителни медиатори:
- неутрофилна еластаза
- TNF-a
- миелопероксидаза
- I Л
- металопротеинази и др.
Гореспоменатите медиатори поддържат възпалението и нарушават белодробната структура. В резултат на това балансът на системите "протеолиза-антипротеолиза" и "оксиданти-антиоксиданти" в дихателните пътища е силно нарушен. По време на оксидативен стрес се отделят много свободни радикали, които разрушават еластичната строма на алвеолите. Резултатът е нарушение на бронхиалната проходимост и развитие на емфизем.
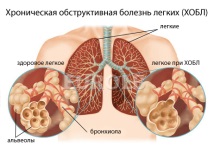
Симптоми и диагностика
Лекарите подозират ХОББ, ако човек има хронична продуктивна (изкашляща храчки) кашлица, която трае 3 месеца или повече в рамките на една година в продължение на две или повече години, или има задух, или са налице горните рискови фактори. За тези, които пушат, се изчислява индексът на пушене (пакет/години). Броят на пушените цигари за 24 часа се умножава по опита на пушенето в години. Индексът на пушач от 10 пакет/години показва, че човек има най-голяма вероятност да има ХОББ.
Един от най-ранните симптоми е кашлица, която се появява на възраст между 40-50 години. Може да се фиксира всеки ден или периодично да се появява сутрин и следобед. Храчките се отделят малко, до 50 ml на ден, сутрин. Лигави храчки. Гнойната храчка и увеличаването на нейното количество показват обостряне на ХОББ. Ако видите кръв в храчките, това противоречи на диагнозата ХОББ. След това трябва да подозирате други причини: бронхиектазии, белодробна туберкулоза, рак. Изключение прави постоянната кашлица при ХОББ при пациент, при който в храчките се появяват кръвни ивици.
Задухът е инвалидизираща проява на хронична обструктивна белодробна болест. Спешно трябва да посетите лекар. Задухът с физическа активност се появява в повечето случаи около 10 години след кашлицата. Тъй като белодробната дисфункция се влошава.
В типичните случаи изследването разкрива следните признаци:
- пропуск на долните граници на белите дробове
- бокс перкусионен звук
- сухи хрипове с хрипове (по-лошо при принудително издишване)
- нарушено везикуларно дишане
При хипоксемия се проявява централна цианоза, а при СН - акроцианоза. Поради хиперкапния и хипоксия може да има сънливост през деня, главоболие сутрин и затруднено заспиване през нощта. Лицата с диагноза ХОББ могат да имат много системни прояви, които се отразяват в клиничната картина и са важни за определяне на преживяемостта.
При ХОББ лекарите обръщат внимание на загубата на тегло, главно поради загуба на мускулна маса. Системното възпаление засяга развитието на остеопороза. Хората с ХОББ имат висок риск от анемия и сърдечно-съдови заболявания. Сред системните ефекти си струва да се отбележат психични разстройства:
- различни страхове
- депресия
- загуба на паметта
Възможна е комбинация от ХОББ и бронхиален карцином или астма. При пациенти с умерено и тежко протичане на заболяването ХОББ може да се прояви в една от формите: бронхит или емфизематозна. Но това разделение трябва да се счита за произволно, защото всъщност формите почти винаги са смесени, въпреки че една от тях доминира.
При емфизематозната форма симптомите са доминирани от загуба на тегло и диспнея при натоварване, която постепенно се влошава. Кашлицата може да е лека, както и количеството на храчките. Дяснокамерна недостатъчност, белодробна хипертония и хипоксемия се появяват само в по-късните стадии на заболяването. При този тип пациенти лекарите наричат „розови впръсквания“, тъй като няма цианоза и се изразява задух.
При бронхитната форма човек има продуктивна кашлица. В ранните стадии на заболяването вече се откриват хипоксия, cor pulmonale и белодробна хипертония. Задухът може да бъде лек. Пациентите са наречени от лекарите "синя подпухналост", тъй като са изразили цианоза и оток.
Има такива основни фази в развитието на ХОББ:
Последният се характеризира с влошаване на съществуващите симптоми, продължава най-малко 3 дни.
Инструментални изследвания
За диагностика е важно да се изследва функцията на външното дишане. Това е необходимо не само за диагностициране на ХОББ, но и за определяне на тежестта на заболяването, избора на терапия във всеки отделен случай, оценка на ефективността на лечението и т.н.
Спирографските показатели, които са важни за диагностицирането на хронична обструктивна белодробна болест, са принудителният обем на издишване през първата секунда и съотношението на FEVuFVC. Обструкцията се счита за хронична, ако се появи 3 или повече пъти годишно, въпреки лечението. Основният диагностичен признак на ХОББ днес е пост-бронходилататорната стойност на FEV ^ FVC от 47% при жените и 52% при мъжете. Анемията може да се развие като компонент на общия възпалителен синдром.
Ако се подозира имунна недостатъчност, когато инфекциозният възпалителен процес прогресира, лекарите могат да предпишат имунологичен кръвен тест. Цитологичният анализ на храчките се извършва, за да се определи естеството на възпалителния процес и неговата тежест, да се открият атипични клетки, за да се извърши диференциална диагностика с онкологични заболявания. Провежда се бактериологично изследване на храчки с продуктивна кашлица за идентифициране на патогена и определяне на антибиотици, които могат да го убият.
Диференциална диагноза
ХОББ трябва да се разграничава от бронхиална астма за диагностика. Основният признак е обратимостта на бронхиалната обструкция: при пациенти с ХОББ след прием на бронходилататор увеличението на FEVg е до 15% от първоначалното. А при бронхиална астма обикновено е по-висока от 15%. ХОББ може да се комбинира с бронхиална астма в 10 случая от 100, според медицинската статистика. При обостряне на ХОББ трябва да се разграничи от ПЕ, левокамерна недостатъчност, пневмония, пневмоторакс, обструкция на горните дихателни пътища.
Терапията с ХОББ включва повишаване на толерантността към упражнения, предотвратяване прогресирането на заболяването, подобряване качеството на живот на пациента и намаляване на смъртността.
Важно е първо да спрете пушенето. Този метод е най-ефективен, намалява риска от развитие на ХОББ. Днес има специални програми за лечение на тютюневата зависимост. Необходимо е също така да се сведе до минимум въздействието върху болното лице на промишлени и битови замърсители и неблагоприятното въздействие на атмосферните замърсители.
Когато ХОББ е стабилна, лекарите предписват бронходилататорни лекарства. Инхалационната терапия обикновено е ефективна. При лека ХОББ се използват лекарства с кратко действие, ако е необходимо. А дългосрочната редовна терапия е от значение за умерено, тежко и изключително тежко заболяване, използва се главно тиотропиев бромид. Бронходилататорите за лечение често се комбинират.
Дози на най-често срещаните инхалаторни бронходилататори:
- тиотропиев бромид - 18 mcg през хендихалер веднъж дневно;
- ипратропиев бромид - 40 mcg 4 пъти на ден;
- фенотерол - 100-200 mcg до 4 пъти на ден;
- салбутамол - 100-200 мкг до 4 пъти на ден;
- формотерол - 12 mcg 2 пъти на ден;
- формотерол - 4,5-9,0 mcg 2 пъти на ден;
- салметерол - 25-50 mcg 2 пъти на ден.
Сред краткодействащите бронходилататори, ефективни главно от CFC-свободни форми, както и фенотерол в комбинация с ипратропиев бромид. При тежка и изключително тежка ХОББ бронходилататорите трябва да се прилагат с пулверизатор. Същият метод е подходящ за пациенти с психични разстройства и пациенти в напреднала възраст.
Инхалаторните глюкокортикоиди се използват паралелно с бронходилататорно лечение при пациенти с FEVx под 50% нормално и с чести обостряния. Добър ефект се постига чрез комбинация от инхалирани GCs с дългодействащи r-адренергични агонисти (салметерол + флутиказон, формотерол + будезонид).
Муколитиците се използват, ако храчките имат вискозна консистенция. Но това се случва рядко. Тези лекарства не оказват значително влияние върху хода на заболяването. За да се предотврати обостряне на ХОББ, се смята, че продължителната употреба на ацетилцистеин, който също има антиоксидантен ефект. Профилактичните антибиотици не се предписват на пациенти с ХОББ, тъй като ефектът е изключително нисък.
По отношение на немедикаментозните методи на лечение, с хронична дихателна недостатъчност, постоянната дългосрочна кислородна терапия с чук е от значение. Счита се, че този метод е единственият, който може да намали смъртността при изключително тежка ХОББ.
Белодробната трансплантация се предписва в много редки случаи, ако лекарите характеризират хода на хроничната обструктивна белодробна болест като много тежка. Палиативна хирургия - булектомия, която може да намали тежестта на задух и да подобри белодробната функция.
Като рехабилитация подходящи са програмите за физическо обучение, които увеличават способността на човек да спортува и намаляват умората и задуха.
Лечение на обострена ХОББ
Лекарите разглеждат всички обостряния като фактор за прогресирането на ХОББ, поради което се препоръчва по-интензивно лечение. Терапията може, в зависимост от тежестта на заболяването, да се проведе в болница или у дома. За да се спре обострянето, само бронходилататорите не са достатъчни. Имаме нужда и от GC, антибиотици. А в болниците също използват кислородна терапия и неинвазивна вентилация.
Дозите бронходилататори трябва да бъдат увеличени; модифицирането на методите за приемането им (пулверизатор) често е от значение. При обостряне на ХОББ, придружено от намаляване на FEVg под 50% от дължимото, GC се предписва през устата (преднизолон 30-40 mg за курс от 10-14 дни). Ако системен GC по някаква причина не се дава на пациента, те могат да бъдат заменени с суспензии pulmicort * чрез пулверизатор 2 mg два пъти дневно 40-45 минути след вдишване на небулизиран беродуален разтвор.
Дават се антибиотици, ако обемът на храчките се увеличи, той стане гноен или хрипове се увеличат. Почти винаги антибиотиците се предписват на пациента през устата. Курсът е от 1 до 2 седмици. При неусложнено обостряне най-често се предписва амоксицилин (алтернативни лекарства - флуорохинолони, амоксицилин + клавуланова киселина, кларитромицин, азитромицин).
При усложнени обостряния избраните лекарства са флуорохинолони (левофлоксацин, моксифлоксацин) или цефалоспорини от трето поколение. При изкуствена вентилация на белите дробове, тежко обостряне, нарушения на стомашно-чревния тракт, антибиотиците се прилагат на пациента по парентерален път.
Кислородна терапия и изкуствена вентилация
Клиничен преглед
Хората с ХОББ трябва да бъдат постоянно наблюдавани от терапевт, като го посещават поне 2 пъти годишно, като се контролира FVD. За предотвратяване на обостряния са важни ваксинацията и реваксинацията, реваксинация на пациенти с ХОББ с поливалентни пневмококови и грипни ваксини. Реваксинация с пневмококова ваксина се дава на хора на възраст над 65 години, ако първата доза от ваксината е била приложена преди поне 5 години и по това време те не са били на 65 години.
Прогноза на ХОББ
Определящите фактори за хода и прогнозата са елиминирането на рисковите фактори, които са многократно споменавани по-горе. Възрастта на пациента и стойността на FEVx след употребата на бронходилататори също влияят. Следните признаци влияят неблагоприятно на прогнозата:
- хиперкапния;
- Белодробно сърце;
- недохранване;
- тахикардия.
- ХОББ, EUROLAB, имунология и алергология
- Централна химическа лаборатория - Голяма енциклопедия на нефт и газ, статия, страница 1
- Одобрена е формулата за изчисляване на медицинската субвенция
- Цифров мултиплексор - Голяма енциклопедия на нефт и газ, статия, страница 1
- Съдържание - амониева сол - Велика енциклопедия на нефт и газ, статия, страница 1