Лечение на гръбначна херния
Патологията на мозъка и гръбначния мозък е често срещан проблем, с който се сблъскват неонатолозите и родителите. Тези заболявания се нареждат на първо място в общата структура на вродените малформации, като се откриват в една трета от случаите. И предвид големия риск от неблагоприятни последици за детето, те изискват своевременно откриване и лечение.
Тежките дефекти на централните органи на нервната система включват гръбначна херния. Характеризира се с вродено незатваряне на гръбначния канал, поради което има изпъкналост на твърдата обвивка с цереброспинална течност, веществото на мозъка и неговите корени. Следните се превръщат в актуални въпроси: защо се развива патологията, с какво се характеризира и как е възможно да се премахнат нарушенията в тялото на детето.
Причини и механизми
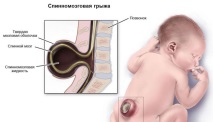
В основата на развитието на гръбначно-мозъчната херния при децата е аномалия на нервната система, която се появява в резултат на ненавременното полагане и забавяне на затварянето на медуларната плоча. По този начин се образува празнина в церебралната тръба, развитието на гръбначните арки се нарушава и гръбначният канал остава отворен в определена област. Чрез костния дефект в условията на повишено налягане на цереброспиналната течност мозъкът излиза навън. Така се образува обемна формация, покрита с меки тъкани.
Произходът на хернията, за съжаление, все още не е напълно проучен, но голямо значение се придава на външния ефект върху тялото на бременната жена и в резултат на това върху плода по време на вътрематочното развитие. Неблагоприятните физикохимични и биологични ефекти се медиират от различни фактори:
- Инфекциозни заболявания (рубеола, варицела).
- Замърсяване на околната среда (пестициди, петролни продукти, радиация).
- Дефицит на витамини и минерали (особено фолиева киселина).
- Лоши навици (алкохол, пушене, наркотици).
- Употреба на наркотици (антиконвулсанти).
- Наследственост.
Такъв ефект е особено опасен по време на формирането на феталната нервна тръба - в края на първия месец на бременността (20–26 дни) - което е критичен период на вътрематочно развитие. От не малко значение е и ендокринно-метаболитната патология на бъдещата майка, например захарен диабет или хипотиреоидизъм, увеличаващ риска от аномалии в развитието на детето.
Херния на гръбначния мозък се появява в ранните етапи на вътрематочното развитие, когато неблагоприятните фактори засягат тялото на жената и детето.
Класификация
Комплексът от морфологични и функционални нарушения, открити при гръбначна херния, в медицинските кръгове обикновено се нарича миелодисплазия. Тъй като патологичният процес включва различни анатомични образувания, развиващи се от нервната тръба, е разработена класификация на тази вродена малформация. Предвид степента на дефект и увреждане на определени структури на гръбначния мозък се разграничават следните видове хернии:
- Менингоцеле - поради незатваряне на гръбначните дъги се получава изпъкване на твърдата мозъчна обвивка, изпълнена с цереброспинална течност.
- Менингорадикулоцеле - нервните корени също са в херниалната торбичка.
- Менингомиелоцеле - самият гръбначен мозък излиза през дефект в костните структури.
- Миелоцистоцеле - мозъчната тъкан изтънява, разтяга се под натиска на цереброспиналната течност и често се слива с херниалната торбичка.
- Rachishisis е изключително сериозен дефект, когато гръбначният мозък и околните структури (мембрани, гръбначен стълб, меки тъкани) са напълно разделени.
- Латентно незатваряне на сводовете (spina bifida occulta) - херниална издатина не се открива.
- Диастематомиелията е образуването на костен гръбначен стълб, който компресира и разделя гръбначния мозък на две.
Въз основа на локализацията на патологичната протрузия, има хернии в шийните, гръдните и лумбосакралните области на гръбначния стълб. Освен това последните се срещат в преобладаващото мнозинство от случаите (70%).
Класификацията на вродената миелодисплазия включва различни малформации - от скрити хернии до пълно разделяне на гръбначния мозък.

Херния на гръбначния канал с издатина на гръбначния мозък има много характерна клинична картина, забележима веднага след раждането на детето. Визуално се определя туморообразна формация с различни размери, разположена по средната линия на гърба, най-често в лумбалната област. Херниалната торбичка е покрита с тънка, синкава кожа с рубцови изменения, а в основата често се определят прекомерна окосменост или петна от съдов произход. Туморът е с меко еластична консистенция; дефект на гръбначните дъги се осезава на портата му. Други признаци на локален дисморфизъм на меките тъкани също са чести: липоми, хемангиоми, фиброми.
Наред с местните симптоми, детето има сериозни неврологични нарушения, степента на които се определя от вида на гръбначната херния и нейния размер. Те включват:
- Сензорни нарушения: проводимост, сегментни, радикуларни (загуба на чувствителност в перинеума и долните крайници).
- Потискане или отсъствие на рефлекси (коляно, ахилес, плантарна).
- Нарушения на движението: намалена мускулна сила и тонус, пареза и парализа на краката.
- Изоставане в развитието на долните крайници: скъсяване, мускулна атрофия.
- Трофични промени в кожата: бледност или цианоза, сухота или прекомерно изпотяване, язви.
- Тазова дисфункция: уринарна и фекална инконтиненция, хроничен запек, неврогенен пикочен мехур.
В една трета от случаите гръбначната херния при новородени се комбинира с хидроцефалия и нарастваща вътречерепна хипертония. Често се наблюдават асоциации с други малформации:
- Краниостеноза.
- Аномалия на Арнолд-Киари.
- Синдром на Klippel-Weil.
- Липса на горна устна.
- Атрезия на ануса.
Някои от тези състояния значително влошават състоянието на детето, създавайки допълнителни рискове. Трябва да се каже, че тежките пороци често са несъвместими с живота. А изолираните скрити хернии, напротив, имат доста благоприятна прогноза. Те могат да бъдат напълно безсимптомни за дълго време, проявявайки се само в зряла възраст.
Херниите на гръбначния мозък се проявяват с локални симптоми и неврологични нарушения с различна тежест, често съчетани с други малформации.
Диагностика
В съвременните условия е важно да се диагностицира вродена патология дори на етапа на вътрематочно развитие на детето. Това се извършва благодарение на ултразвуковия метод, а първото проучване е показано за всички жени до 12 седмици от бременността. Ако детето вече е родено с херния, е необходимо да се направи уточняващ преглед, който може да включва:
- Рентгенов.
- Компютърна томография.
- Магнитен резонанс.
Допълнителните диагностични методи ни позволяват да оценим естеството на патологията, нейното разпространение, да идентифицираме възможни връзки и да се разграничим с други състояния.

Съвсем ясно е, че очевидната херния на гръбначния мозък може да бъде лекувана само хирургично. Това е единственият правилен метод на терапия, който ви позволява да премахнете самия субстрат и източника на патология. Операцията е показана веднага след потвърждаване на диагнозата, а нейният обхват и техника зависи от естеството на хернията и нейните прояви. Същността на хирургичната корекция е следната:
- Резекция на херниална торбичка.
- Пластичен анатомичен дефект на гръбначните дъги.
- Възстановяване на топографски връзки в гръбначния мозък.
- Реконструкция на проводникови релси.
- Подновяване на динамиката на CSF.
- Подобряване на притока на кръв в засегнатата област.
В неонаталния период се извършва хирургично лечение на гръбначни хернии, когато мембраните са разкъсани и съществува риск от инфекция. В други случаи менингоцеле се елиминира, когато детето достигне възраст от 1,5 години. В този случай се използват микрохирургични техники.
Сложността на корекцията на херния се крие не само в самата операция, но до голяма степен се определя от последваща рехабилитация, насочена към елиминиране на неврологични дефицити и създаване на условия за нормален живот. Следователно лечението на патологията е сложно и многоетапно, включва корекция на работата на тазовите органи и възстановяване на функцията на долните крайници. За това се използват консервативни мерки:
- Лекарства (невротропни, съдови, витамини и др.).
- Физиотерапия (електрофореза, UHF, магнитотерапия).
- Масаж и гимнастика.
- Ортопедични методи.
- Спинална херния при новородени и възрастни
- Телангиектазия при новородени, по лицето, долните крайници, лечение, причини, симптоми, лечение
- Телангиектазия при деца, симптоми и лечение
- Енцефалопатия при деца - какво е това, видове, симптоми, лечение и прогноза, Бебето е здраво! Здраве
- Лечение на стафилококова ангина при деца, симптоми, снимка